|
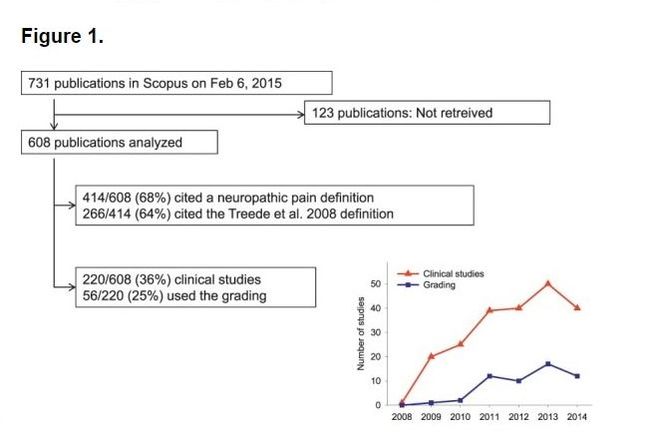
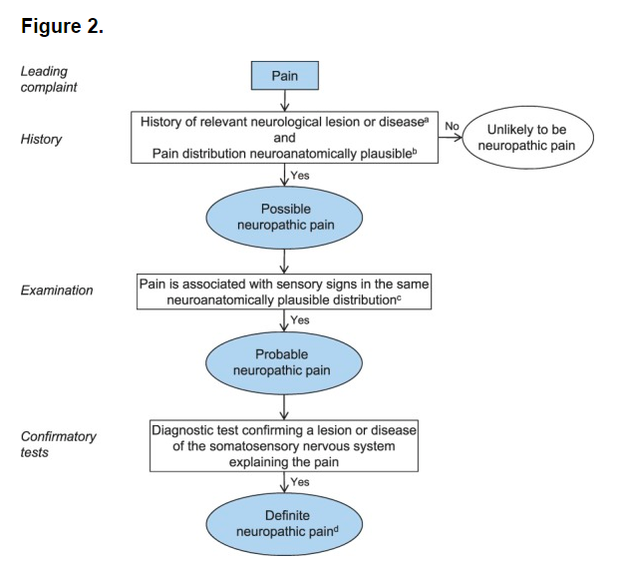
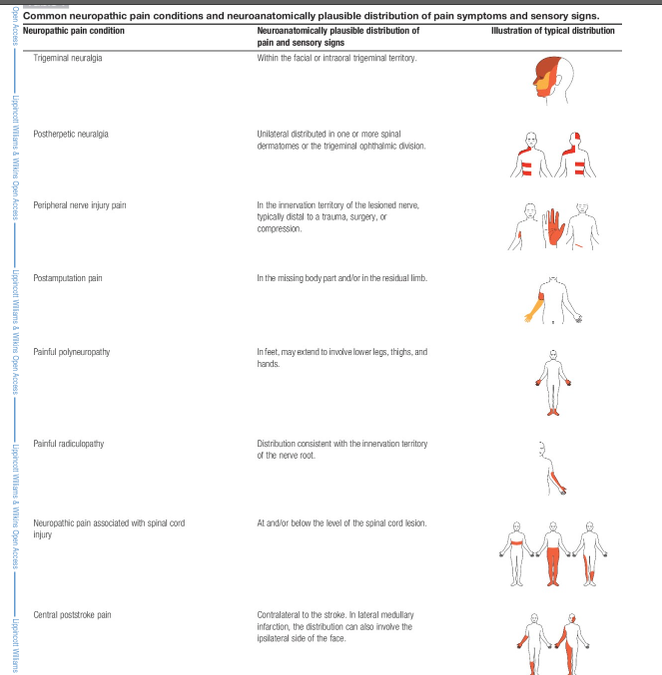
1. INTRODUCCIÓN En 1994, la Asociación Internacional para el Estudio del Dolor (IASP) define el dolor neuropático como "dolor iniciado o causado por una lesión primaria o disfunción en el sistema nervioso." En 2008, el Grupo Especial sobre el Estudio del Dolor neuropático (NeuPSIG) señaló la necesidad de distinguir el dolor neuropático del dolor nociceptivo, como consecuencia indirecta de los trastornos neurológicos y trastornos de dolor con cambios neuroplásticos secundarios que ocurren en el sistema nociceptivo, y propuso una nueva definición que se omite el término "disfunción": "dolor que surge como una consecuencia directa de una lesión o enfermedad que afecta el sistema somatosensorial ." La omisión del término "disfunción" excluye los cambios que implican condiciones mal definidas en el sistema nervioso y las condiciones sin lesión conocida del sistema nervioso somatosensorial clasificadas como dolor neuropático. El término "primaria" se omitió, debido a la dificultad de distinguir entre causas primarias y secundarias de dolor neuropático. Sin embargo, la omisión significa que las condiciones de dolor nociceptivo que, con el tiempo, pueden causar lesiones secundarias en el sistema nervioso somatosensorial, en última instancia, podría ser considerado, en parte, como dolor neuropático. NeuPSIG también propuso un sistema de clasificación, para guiar las decisiones sobre el nivel de certeza con la que, el dolor neuropático se puede determinar en un paciente individual: Posible, probable, y definitivo, fueron los niveles de certeza para el dolor neuropático. 2. MATERIAL, MÉTODOS Y ANTECENDENTES. Un total de 731 publicaciones fueron identificados en Scopus, lo que representa, aproximadamente el 5% de todas las publicaciones en Scopus con el término "dolor neuropático" en el título, el resumen o las palabras clave en el mismo período. De los 731, 123 no estaban disponibles. De las 608 publicaciones incluidas, 269 fueron clasificados por los revisores como las revisiones o capítulos de libros, 220 como los estudios clínicos, 73 estudios experimentales, como y 46 como "otros". De las 220 publicaciones clínicas que incluían pacientes, sólo el 9% utiliza el sistema de clasificación para incluir o clasificar a los pacientes como posible, probable o dolor neuropático definitivo/confirmado. Otros 16 (7%) utiliza otros criterios de clasificación de dolor. El porcentaje de los estudios clínicos que citan el sistema de clasificación que también lo utilizó para incluir o clasificar a los pacientes con dolor neuropático aumentó del 5% (1/20) en el 2009 a 30% (12/40) en 2014 (Fig.1). De los 148 estudios restantes que no utilizan el sistema de clasificación de clasificación de pacientes,115 utilizan otros criterios para incluir o clasificar a los pacientes con dolor neuropático. La redefinición de dolor neuropático ya se ha introducido en la terminología de la IASP y la adopción del sistema de clasificación ha ocurrido desde 2011 en una proporción constante, de alrededor de 1/3 de los ensayos clínicos en el campo lo han utilizado ( Fig. 1) Un meta-análisis de ensayos de cáncer indicó que de los 4 criterios del sistema de clasificación, el criterio 2 ", una historia sugestiva de una lesión o enfermedad en cuestión que afecta al sistema central o periférico somatosensorial" y el criterio 3 "demostración de la distinta distribución neuroanatómicamente plausible con por lo menos una prueba de confirmación " estaban disponibles en la mayoría de los ensayos (13-14 de 22), mientras que el criterio 1" dolor con una distribución distinta neuroanatómicamente plausible "estaba disponible con menos frecuencia (10/22) y la confirmación de la lesión subyacente de enfermedad rara vez se hizo (criterio 4, 7/22). Esto identifica 2 problemas que deben abordarse: 1. La plausibilidad de la distribución del dolor y su evaluación. 2. La necesidad de establecer el diagnóstico neurológico por pruebas confirmatorias. Además, las siguientes deficiencias fueron identificadas y discutidas a partir de los comentarios: - Varias herramientas de detección (cuestionarios) se desarrollaron antes de la redefinición del dolor neuropático por NeuPSIG y IASP pero no se colocan en la clasificación sistema. - Algunos médicos e investigadores tienen dificultad para determinar la ubicación topográfica de la lesión y su patología, ya que el enfoque utilizado en neurología de "¿dónde está la lesión?", "¿Cuál es la lesión?" No es intuitivo para otras disciplinas médicas. - Ciertas señales sensoriales no son específicos de dolor neuropático. - La determinación del tipo de lesión y la ubicación no demuestra necesariamente que el dolor es causado por esa lesión o enfermedad (incertidumbre de la relación causal). (Figura 1) 3. SISTEMA DE CLASIFICACIÓN El sistema de clasificación es para determinar el nivel de certeza con la que el dolor en cuestión es neuropático. Una de las conclusiones del dolor neuropático probable en un paciente determinado debe llevar a la consideración del tratamiento de acuerdo con las directrices de tratamiento del dolor neuropático, pero el sistema de clasificación no se destina para fines médico-legales o para clasificar las enfermedades. Las mejoras en el actual sistema de clasificación (Fig.2) siguen el método clínico clásico del diagnóstico en los que la historia, examen clínico y pruebas de diagnóstico por etapas se suman al nivel de certeza para que se trate de dolor neuropático. (Figura 2) Diagrama de flujo del sistema de clasificación actualizada para el dolor neuropático. Una historia, incluyendo los descriptores del dolor, la presencia de síntomas sensoriales no dolorosos, y factores agravan/alivian, sugestivos de dolor por estar relacionados con una lesión neurológica y no otra. 3.1 DOLOR NEUROPÁTICO POSIBLE Evaluación del paciente de acuerdo con el sistema de clasificación debe llevarse a cabo si la historia del paciente sugiere que el dolor puede estar relacionado con una lesión o enfermedad neurológica y no otras causas tales como la inflamación o el daño de tejido no neural. En esta etapa, los descriptores del dolor, la presencia de síntomas sensoriales no dolorosos, y cualquier factor agrava/alivia los síntomas puede tenerse en cuenta. Descripciones del dolor tales como ardor o calor, descargas eléctricas o el disparo, pinchazos u hormigueo, dolor evocado por contacto ligero o frío, y las sensaciones no dolorosas tales como entumecimiento y hormigueo son sugestivos, pero no patognomónica para el dolor neuropático, y se pueden aplicar otros descriptores como las herramientas de evaluación. Estos incluyen, el cuestionario LANSS de dolor neuropático, la Douleur Neuropathique en 4 preguntas (DN4), el painDETECT, y el ID-Pain. Los siguientes dos criterios tienen que cumplirse para alcanzar el primer nivel de certeza "posible" dolor neuropático. 3.1.1 UNA HISTORIA DE LESIÓN O ENFERMEDAD NEUROLÓGICA RELEVANTE Debe haber una sospecha clínica de una lesión o enfermedad en cuestión del sistema nervioso somatosensorial (por ejemplo, un episodio de herpes zoster agudo o una lesión traumática de los nervios). La relación temporal entre la lesión o enfermedad y el dolor puede variar, pero una estrecha relación temporal ayuda a fortalecer la sospecha clínica. La aparición del dolor suele ser inmediata o dentro de unas pocas semanas de la lesión o enfermedad, pero puede retrasarse hasta varios meses después de la lesión (por ejemplo, después del accidente cerebrovascular) o por muchos años, como por ejemplo, en condiciones con un inicio insidioso como la neuropatía diabética. En algunos casos, la historia de dolor o trastornos sensoriales por sí mismos sugieren una enfermedad, por ejemplo en la polineuropatía, donde la aparición insidiosa de dolor o entumecimiento distal puede ser la única historia indicadora de la enfermedad. Otro ejemplo, con característica súbita (generalmente unos pocos segundos) dolor paroxístico de corta duración en la cara, la cual puede repetirse varias veces y pueden estar separados por un período refractario (generalmente algunos minutos), sugiere neuralgia trigeminal, donde el dolor es el único síntoma que indica una relevante enfermedad neurológica. 3.1.2 LA DISTRUBICIÓN DEL DOLOR NEUROANATÓMICAMENTE PLAUSIBLE La distribución de dolor debe ser anatómicamente consistente con la sospecha de localización de la lesión o enfermedad en el sistema nervioso somatosensorial periférico o central (como se deriva de la historia del paciente). Esto puede ser difícil de descifrar en el mismo paciente, ya que la distribución del dolor puede ocupar un área más pequeña o extenderse por fuera del territorio de inervación de un nervio periférico o de la raíz o la representación somatotópica del cuerpo dentro del sistema nervioso central, pero debe estar en una distribución que sea “típica” para el trastorno subyacente (ver ejemplos en la tabla 1). Tabla 1. condiciones comunes de dolor neuropático y distribución neuroanatómicamente plausible de los síntomas de dolor y señales sensoriales. Cuando se cumplen los dos criterios de la historia del dolor y su plausibilidad neuroanatómica, la queja del dolor puede denominarse, dolor neuropático Posible . 3.2 DOLOR NEUROPÁTICO PROBABLE El siguiente nivel de certeza requiere evidencia de apoyo obtenido por un examen clínico. El examen debería confirmar de manera óptima la presencia de señales sensoriales negativas, es decir, la pérdida parcial o completa de una o varias modalidades sensoriales concordantes con la lesión o enfermedad del sistema nervioso somatosensorial (por ejemplo, la luz del tacto, temperatura fría (tabla 2)) que demuestra la pérdida sensorial de una o más de estas modalidades y delimitación de la zona afectada por los fenómenos sensoriales negativos, fundamentales para la determinación de si una lesión del sistema nervioso es la causa de la perturbación sensorial (es decir, si es compatible con la neuropatía). Tabla 2. Las señales sensoriales negativas también pueden verse en el dolor nociceptivo, pero en estos casos carecen neuroanatómicamente de fronteras distintas y no son reproducibles. Las señales sensoriales pueden o no estar acompañados por signos motores o autonómicos. Señales sensoriales positivas solas (por ejemplo, hiperalgesia provocada por presión) tienen menos peso hacia probabilidad de dolor neuropático, en particular, si su distribución no sigue una delineación neuroanatómica relevante. Los síntomas y signos sensoriales positivos pueden ser vistos en pacientes con otras condiciones tales como dolor inflamatorio, dolor de origen desconocido, la ansiedad y la falta de sueño, y pueden ser afectados por el estrés y las emociones negativas. Es importante destacar que hay condiciones donde la pérdida sensorial no es un requisito previo para una condición de dolor neuropático. En ciertas condiciones de dolor neuropático como en subgrupos de pacientes con, por ejemplo, lesión del nervio periférico, alodinia táctil evocada o la hiperalgesia térmica, pueden estar presentes sin pérdida sensorial detectable. La presencia de tales signos positivos puede enmascarar pérdida sensorial en algunos de estos pacientes. La neuralgia trigeminal clásica o idiopática, es un caso especial. Los déficits sensoriales no pueden ser encontrados en el examen clínico, aunque la prueba cuantitativa de la sensibilidad puede mostrar anomalías sensoriales. En estos casos, una historia de maniobras de activación característicos pueden ser contados como señales sensoriales positivos. A veces pueden ser repetidos por el examinador, que puede así evocar y ver el característico “tic” . A menudo, los cambios sensoriales al tacto suave, vibración, pinchazo, frío o calor pueden ser confirmados por un examen clínico (tabla 2), pero puede ser necesario un análisis más detallado mediante pruebas sensoriales cuantitativas. La función sensorial es difícil de evaluar en el tejido profundo y vísceras. Por esa razón, un nivel de certeza más allá de “posible” dolor neuropático rara vez se puede obtener para los tipos somáticos viscerales o profundas de dolor. Territorios de inervación de los nervios y raíces varían entre individuos, que no siempre están claramente demarcados, y hay a menudo se solapan entre ellos. Debido a fenómenos centrales de sensibilización, las áreas de la alodinia y la hiperalgesia se pueden extender más allá del territorio inervación. 3.3. DOLOR NEUROPÁTICO DEFINIDO El último nivel de certeza que requiere una prueba diagnóstica objetiva confirma la lesión o enfermedad del sistema nervioso somatosensorial. Esto no siempre puede ser posible en el medio no especialista. Ejemplos de tales pruebas de diagnóstico incluyen: -La tomografía computarizada -Resonancia magnética -Otras técnicas de imagen para confirmar la presencia de derrame cerebral, esclerosis múltiple, lesión de la médula espinal o lesión del nervio. -Biopsia de la piel que muestra reducida densidad intraepidérmica fibra nerviosa. -Pruebas neurofisiológicas tales como la velocidad de conducción nerviosa, el calor y el láser de potenciales evocados. -Pruebas de la excitabilidad del nervio. -Microneurografía con evidencia de actividad nociceptor aberrante. -Pruebas genéticas que confirma un trastorno hereditario dolor neuropático como eritromialgia heredada. Este último nivel se alcanza mediante el uso de sólo criterios positivos para la ubicación y la naturaleza de la lesión o enfermedad neurológica, sin excluir otras causas posibles del dolor. Los pacientes pueden tener dolor nociceptivo en un área dentro del territorio afectado por una lesión o enfermedad que implica el sistema nervioso. Los ejemplos incluyen el dolor relacionado con la espasticidad por debajo del nivel de la lesión en un paciente con lesión medular incompleta, dolor en el hombro debido a una lesión de los tendones del manguito rotador en el área, con anomalías sensoriales después de un accidente cerebrovascular, dolor inflamatorio en el territorio de inervación de la lesionadas nervios después de toracotomía o herniotomía. En estos casos, a pesar de cumplir los 4 criterios del sistema de clasificación, el dolor puede ser que no sea neuropático. Por lo tanto, es importante tener en cuenta que el nivel final no descarta completamente la posibilidad de que otras condiciones tales como la inflamación del tejido pueden explicar completamente o parcialmente el dolor. Esta restante incertidumbre acerca de la causalidad entre la lesión o enfermedad identificada y la presentación clínica del paciente es una situación común en el diagnóstico neurológico. En este contexto, el término dolor neuropático definido significa que el clínico, mediante el uso de la historia, examen clínico y pruebas auxiliares, es capaz de alcanzar el nivel de confirmación clínicamente, es decir, que un paciente tiene una lesión neurológica que puede explicar el dolor. Debido a que el sistema de clasificación sólo se determina el nivel de certeza con la que la presencia o ausencia de una lesión o enfermedad del sistema nervioso somatosensorial pueden explicar el dolor, siempre es importante tener en cuenta si otras causas de condiciones de dolor del paciente pueden estar presentes. 4. RESUMEN En comparación con el sistema de clasificación publicado en 2008, tenemos: (1) Cambiar el orden de los criterios de clasificación para reflejar mejor la práctica clínica. (2) Anotados los términos que se utilizan para mejorar la claridad. (3) Reconocimiento del papel de las herramientas de detección (cuestionarios) en la evaluación del dolor neuropático. (4) Hacer hincapié en alcanzar el nivel final de certeza (dolor neuropático definido) confirmando clínicamente que una lesión o enfermedad del sistema nervioso somatosensorial pueden explicar el dolor, pero, como a menudo en neurología, no establecer la causalidad. El objetivo principal del sistema de calificación es ayudar en la clasificación del dolor neuropático como otros tipos de dolor incluyen dolor nociceptivo, que es un dolor que surge del daño real o potencial de los tejidos no neuronales y se debe a la activación de los nociceptores, y el dolor que no cumple con los criterios, ya sea para el dolor nociceptivo o neuropático, como dolor crónico generalizado, la fibromialgia y el síndrome de intestino irritable, los cuales se pueden enmarcan en la clasificación de sensibilización central. Por otra parte, los pacientes pueden tener 2 o más tipos de dolor, así como la clasificación del dolor puede ser particularmente difícil si hay más de un tipo de dolor existe en la misma zona. El sistema de clasificación es para uso en pacientes individuales en la clínica y de investigación, pero no para la clasificación de las enfermedades.
Algunos pacientes diagnosticadas de fibromialgia pueden tener patología de fibras pequeñas y pueden cumplir con los criterios para el dolor neuropático, mientras que otros no. Actualmente, tampoco existe evidencia que indique que los pacientes con cefalea en racimos o migraña tienen lesiones del sistema somatosensorial. 5. CONCLUSIÓN El dolor neuropático es un término utilizado para un grupo de condiciones de una amplia gama de causas y diferentes distribuciones de dolor. Sin embargo, todas estas condiciones se caracterizan por una lesión o enfermedad que afecta el sistema nervioso somatosensorial de forma periférica o central. El sistema de clasificación representa una herramienta para determinar el nivel de certeza de que el dolor en un individuo es neuropático en su naturaleza. Dicha clasificación se basa, obviamente, en el juicio clínico. Por lo tanto, se basa en gran medida en la experiencia, las habilidades y los recursos disponibles para la evaluación. Se anticipa que, la reformulación y la reordenación de los 4 criterios del sistema de clasificación facilitarán su uso tanto por los neurólogos como a los clínicos que trabajen en un ámbito clínico de dolor. El nivel de "probable" por lo general debe ser suficiente para iniciar el tratamiento según las directrices de dolor neuropático. El nivel "definitivo" es útil en contextos de especialistas y cuando un tratamiento causal de la lesión subyacente es una opción. En algunos casos, las señales sensoriales en el área del dolor pueden ser difíciles de demostrar, aunque la naturaleza de la lesión o enfermedad se confirma (por ejemplo, neuralgia trigeminal, neuralgia posherpética); para estos casos, el nivel de "probable" sigue siendo apropiada si una prueba de diagnóstico confirma la lesión o enfermedad del sistema nervioso somatosensorial. Este documento incluye una actualización del sistema de clasificación publicado en 2008. El objetivo de esta actualización es proporcionar un sistema de clasificación revisado que es clínicamente útil, consistente internamente, y permite que las decisiones de tratamiento adecuadas en un contexto de incertidumbre. Finnerup B.N. et al. Neuropathic pain: an updated grading system for research and clinical practice.PAIN.2016; 157(8):1599-1606
0 Comentarios
|
AutorGurdiel F. Archivos
Diciembre 2017
|